L’odontoiatria si occupa della prevenzione, della diagnosi e della terapia medica e chirurgica delle patologie che colpiscono denti, gengive, ossa mascellari (mascellare superiore e inferiore o mandibola), articolazioni temporo-mandibolari, ghiandole salivari, tessuti neuro-muscolari e mucose orali.

Igiene Orale Professionale
L’igiene dentale professionale o detartrasi, è un trattamento finalizzato al mantenimento della salute orale in tutte le sue componenti, ovvero denti, gengive, osso, legamento parodontale.
La pulizia dei denti inizia con l’utilizzo dell’ablatore. Questo è uno strumento che, combinando le vibrazioni ultrasoniche e l’acqua, frammenta e rimuove il tartaro localizzato nelle zone sopragengivali e negli spazi interdentali. Viene utilizzato su ogni elemento dentale, avendo cura di bonificare le superfici non raggiungibili con l’igiene orale domiciliare e rispettando la delicatezza dei tessuti periodontali circostanti.
Questa procedura iniziale di ablazione viene poi completata dalla rimozione manuale del tartaro dagli spazi interdentali tramite lo scaler, uno strumento metallico che permette di rifinire la detartrasi (salvo casi eccezionali in cui la procedura può essere omessa).
AirFlow è la terza fase della seduta e prevede l’uso di uno strumento chiamato airpolishing che combina l’azione del bicarbonato di sodio, dell’acqua e dell’aria per rimuovere le pigmentazioni estrinseche sulla superficie dei denti, come macchie di caffè, tè, nicotina etc. L’ultima fase di una seduta standard prevede la lucidatura finale, attraverso l’uso di uno spazzolino e di una pasta lucidante al fluoro.
L’uso quotidiano dello spazzolino unitamente al filo interdentale e, in casi specifici, a colluttori al fluoro o antibatterici è la miglior arma a disposizione per prevenire carie e malattie delle gengive. Alla prevenzione va associata una corretta educazione, che consiste nella motivazione e nell’istruzione del paziente, al fine di renderlo responsabile delle scelte che attua nei confronti della salute del cavo orale. Per un corretto mantenimento, il paziente deve avere un’accurata igiene domiciliare e deve sottoporsi a costanti controlli periodici. a cadenza semestrale.
Pulizia professionale: Prima & Dopo

Odontoiatria Conservativa
La terapia è tanto più efficace, semplice, economica e poco invasiva quanto più si interviene precocemente.
Oggi, pressoché abbandonate le tecniche di restauro con oro e amalgama d’argento, si effettuano ricostruzioni con materiali completamente atossici ed estetici (compositi nanoceramici).
La carie può non dare alcun segno precoce della sua presenza, oppure i sintomi sono tanto lievi da non indurre preoccupazione. Questo avviene soprattutto nei primi stadi, ma spesso anche di fronte alla completa distruzione del dente il paziente può non riferire alcun fastidio particolare e mostrarsi anzi sorpreso di quanto avvenuto senza dolore. Solo con il controllo periodico dal dentista,è possibile verificarne la presenza fino dai primissimi stadi e intervenire con una terapia precoce e quindi limitata, minimizzando i danni e scongiurando dolori improvvisi e cure in regime di urgenza. Il dolore perciò, nel caso dei denti, non è un segnale di allerta affidabile e neanche un indice di gravità del danno: la soluzione è la visita periodica dal dentista ogni sei mesi.
La cura di un dente cariato o fratturato avviene attualmente a livello conservativo mediante l’utilizzo di:
- ricostruzioni in materiale composito : particolarmente estetico e piacevole;
- ricostruzione con intarsi: molto estetico e duraturo.
Odontoiatria Conservativa: Prima & Dopo

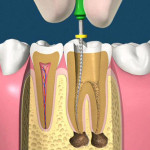
Endodonzia
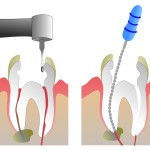
Tale atto operativo prende il nome di devitalizzazione o più correttamente di terapia canalare, visto che i denti possono necessitare di “devitalizzazione” anche quando il nervo è già morto in seguito al perdurare di un processo infiammatorio irreversibile.
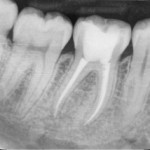
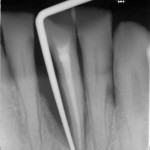
Alla fine della cura, se è stata fatta bene, alla radiografia si deve vedere una linea bianca che arriva fino alla fine del dente (apice) e riempie lo spazio che prima era occupato dal nervo. Occorre che l’apice (la punta) del dente sia perfettamente sigillato.Infatti è all’apice che si forma l’infezione che porta alla formazione del GRANULOMA.
La moderna endodonzia si avvale di strumenti sofisticati per la diagnosi e la terapia, quali i sistemi di ingrandimento operatorio, i biomateriali innovativi, la strumentazione in leghe speciali, il rilevatore apicale digitale, il micromotore endodontico specifico, i sistemi di chiusura 3D dei canali.
Se il trattamento canalare avviene invece per correggere l’incongruità di una precedente devitalizzazione, il processo assume il nome di RITRATTAMENTO CANALARE.
In questi casi un canale radicolare, magari non perfettamente sigillato, è stato infettato da batteri provenienti dal circolo ematico o dall’ambiente orale (ad es. a causa di un’otturazione o da una protesi non perfettamente impermeabili). I batteri trovano un ambiente favorevole alla loro riproduzione e si moltiplicano causando in seguito anche un’infezione dei tessuti ossei vicini e quindi la forte sintomatologia dolorosa.
Nei casi in cui, nemmeno a seguito del ritrattamento, non scompaiano i segni e sintomi della patologia si interviene chirurgicamente accedendo direttamente alla radice attraverso l’osso otturando il canale dall’apice (in modo retrogrado) con un intervento detto APICECTOMIA.

Parodontologia
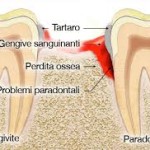
È la specializzazione dell’odontoiatria che si occupa della malattia parodontale (un tempo nota come piorrea), ovvero la malattia che colpisce i tessuti di supporto del dente (osso, legamento, gengive).
La malattia parodontale rappresenta, nel paziente adulto, la prima causa di perdita dei denti.
È una malattia particolarmente subdola, in quanto la lenta e progressiva distruzione dei tessuti di sostegno dei denti avviene spesso senza alcun tipo di dolore, fatta eccezione per alcune forme severe di gengivite e la possibile comparsa di ascessi parodontali o di sensibilità dentale per la retrazione delle gengive che sovente accompagna la recessione ossea.
La causa principale può essere individuata in un’inadeguata igiene orale da parte del paziente, la quale consente a determinate specie batteriche di svilupparsi indisturbate. La presenza di placca e tartaro è comunque una condizione necessaria ma non sufficiente allo sviluppo della malattia, che colpisce maggiormente i soggetti predisposti geneticamente, i fumatori e i pazienti diabetici.
Nelle fasi iniziali, la malattia parodontale non causa dolore; il primo e principale sintomo è la presenza di sanguinamento delle gengive durante lo spazzolamento dei denti, seguito da persistente alitosi, spostamento progressivo dei denti dalla loro posizione originale, comparsa di mobilità, uscita di pus dai solchi gengivali e ascessi gengivali ricorrenti.
La cura della malattia parodontale si basa su una prima fase, detta causale, di rimozione di placca e tartaro sopragengivale e sottogengivale con strumenti ultrasonici e manuali, controllo dei fattori di rischio, come fumo e diabete, e istruzione del paziente a mantenere un’adeguata igiene orale domiciliare. Nel caso in cui questa prima fase terapeutica non fosse sufficiente, si rende necessaria una terapia parodontale chirurgica il cui obiettivo primario è quello di facilitare l’igiene orale domiciliare instaurando una morfologia gengivale,ossea e dentale conforme al raggiungimento di tale obiettivo, riducendo la profondità delle tasche ed in alcuni casi rigenerando l’osso che è andato perso proprio a causa della malattia.
Nel caso in cui la malattia parodontale venga intercettata in una fase ormai troppo avanzata, è sconsigliabile salvare gli elementi dentari a tutti i costi in attesa che cadano da soli perchè lo stato infettivo e infiammatorio persistente può causare gravi complicanze sistemiche oltre a peggiorare la malattia nei siti orali contigui agli elementi dentari più danneggiati.
Odontoiatria Pediatrica
Le lesioni cariose dei denti da latte possono rappresentare un pericolo anche per i denti permanenti:
- carie profonde possono danneggiare i denti definitivi sottostanti.
- la perdita prematura dei denti da latte può creare problemi di sovraffollamento dentale, poiché non vengono mantenuti correttamente gli spazi necessari ad accogliere i futuri elementi permanenti.
I principali interventi eseguiti nei bambini sono:
- sedute di igiene orale professionale: detartrasi, motivazione e istruzione all’igiene e al corretto uso dello spazzolino;
- fluoroprofilassi topica: apposizione di gel fluorato tramite mascherine monouso. Il fluoro rende i denti più resistenti all’attacco degli acidi riducendo la frequenza di insorgenza delle carie;
- sigillatura dei solchi: apposizione di composito fluido sulla parte masticante dei denti definitivi con lo scopo di sigillare, appunto, i denti riducendo l’insorgenza di nuove carie. Tale pratica viene effettuata solamente sui denti definitivi posteriori e possibilmente subito dopo la loro comparsa in arcata;
- terapie conservative ovvero cura delle carie: si procede con la rimozione del tessuto cariato e l’otturazione della cavità con materiale estetico specifico per i pazienti pediatrici;
- terapie endodontiche: la comune devitalizzazione, eseguibile sia su elementi decidui (denti da latte) per mantenerli in arcata sino alla normale permuta (che si verifica a età variabile a seconda dell’elemento), sia su elementi definitivi. Nel caso di questi ultimi potrebbe essere proposta una terapia specifica, chiamata incappucciamento della polpa (diretto o indiretto), utile a completare lo sviluppo di denti permanenti con le radici non ancora totalmente formate.
- screening precoce delle funzioni occlusive del bambino (ancora in presenza dei denti decidui): permette di intercettare eventuali disallineamenti dentali o alterazioni scheletriche a carico mandibolare o mascellare. Queste anomalie, scoperte tempestivamente in fase di crescita, possono essere risolte più facilmente grazie all’ausilio di apparecchi ortodontici, evitando il ricorso a successive pratiche invasive quali estrazioni o interventi di chirurgia ortognatica.
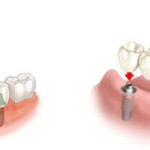
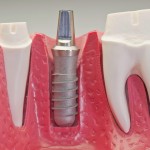
Protesi
È la disciplina dell’odontoiatria che si occupa della sostituzione di uno o più elementi mancanti, mediante l’utilizzo di denti artificiali, costruite su misura dal laboratorio odontotecnico, che riproducono forma, colore ed estetica dei denti naturali.
Si distinguono:
- protesi fisse
- protesi mobili
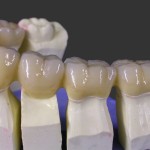
Le protesi fisse sono denti artificiali singoli (corone o capsule) o multipli (ponti), che vengono cementati sui denti naturali, dopo che questi sono stati preventivamente devitalizzati e limati.
Possono essere realizzate con diversi materiali (oroceramica, metalloceramica, ceramica integrale, disilicato di litio); ad oggi, il materiale di elezione è lo zirconio, per la sottostruttura metallica, rivestito da ceramica. La scelta del materiale dipende, oltre che da esigenze estetiche, anche da fattori economici, dallo spazio a disposizione tra le due arcate e dalla presenza di parafunzioni quali serramento e bruxismo.
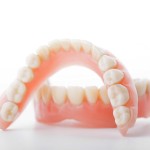
Le protesi mobili sono manufatti in resina rimovibili che si appoggiano sulle gengive. Si distinguono in scheletrati, per la sostituzione di alcuni elementi dentari, costituiti da un corpo centrale in metallo e ancorati ai denti naturali rimasti mediante ganci metallici o attacchi di precisione; e protesi totali (o dentiere), per la sostituzione di tutta un’arcata dentaria, sono ad appoggio esclusivamente mucoso o stabilizzate da impianti con attacchi di precisione.
Le protesi mobili obbligano il paziente, ogni sera e ogni volta che mangia, a rimuovere la protesi per effettuare le manovre di igiene orale quotidiane sia della protesi che degli elementi dentari residui. Gli svantaggi delle protesi mobili, rispetto a quelle fisse, sono una riduzione della sensibilità gustativa per la copertura, parziale o totale, del palato da parte della resina, instabilità durante la masticazione di cibi collosi, riassorbimento osseo a lungo termine causato dalla compressione.